Реклама
Множинна ендокринна неоплазія (МЕН) – це рідкісне генетичне захворювання, яке підвищує ризик розвитку пухлин в ендокринних залозах. Ці пухлини можуть бути як доброякісними, так і злоякісними, а в деяких випадках залози просто збільшуються в розмірах без появи новоутворень.
Ендокринна система відіграє ключову роль у регуляції життєво важливих процесів, таких як обмін речовин, зростання, розвиток, репродуктивна функція та емоційний стан. Вона включає низку залоз внутрішньої секреції, які виробляють гормони і виділяють їх у кров. Порушення в роботі цих залоз, спричинені синдромами МЕН, можуть призводити до значних змін в організмі.
Як зазначають фахівці лікарні LISOD, синдроми МЕН, як правило, мають спадкову природу і можуть проявлятися в будь-якому віці. Генетична схильність відіграє вирішальну роль: якщо один із батьків є носієм мутованого гена, ймовірність передачі захворювання дитині становить близько 50%. Саме тому для сімей із підтвердженим діагнозом важливими є генетичне тестування та регулярне спостереження у спеціалістів, що дозволяє своєчасно виявити й контролювати можливі зміни в ендокринній системі.
Типи множинної ендокринної неоплазії
Існує кілька різних типів множинної ендокринної неоплазії.
Множинна ендокринна неоплазія 1 типу (МЕН1)
Множинна ендокринна неоплазія 1 типу (МЕН1), відома також як синдром Вермера, – рідкісне спадкове захворювання, яке зустрічається в 1 із 30 000 осіб. Воно не має статевої або етнічної схильності й може проявитися в будь-якому віці.
МЕН1 спричиняється мутаціями в гені MEN1, який кодує білок менін, що виконує функцію супресора пухлин. У нормі цей білок запобігає неконтрольованому поділу клітин, але мутації «вимикають» цей механізм захисту, що призводить до розростання ендокринних тканин і формування пухлин. Ймовірність передачі мутації від батька до дитини становить 50%, що робить МЕН1 типовим прикладом аутосомно-домінантного успадкування.
МЕН1 характеризується множинними пухлинами в ендокринних залозах, причому ураження зачіпає не одну, а кілька залоз. Якщо пухлина виявлена лише в одній залозі, ймовірність, що у вас МЕН1 значно нижча. Хоча більшість новоутворень мають доброякісний характер, вони можуть викликати надмірне вироблення гормонів і негативно впливати на організм. Водночас приблизно у 50% пацієнтів протягом життя розвивається злоякісна пухлина.
МЕН1 має тенденцію викликати пухлини в таких частинах тіла:
1. Паращитоподібна залоза
Ураження прищитоподібних залоз спостерігається майже у 100% пацієнтів із МЕН1 і, як правило, є першим проявом захворювання. Ці залози регулюють рівень кальцію в крові шляхом секреції паратиреоїдного гормону (ПТГ).
- Пухлини паращитоподібної залози спричиняють гіперпаратиреоз, що призводить до гіперкальціємії.
- Наслідки гіперкальціємії:
- сечокам'яна хвороба,
- ураження нирок,
- руйнування кісткової тканини (остеопороз, патологічні переломи).
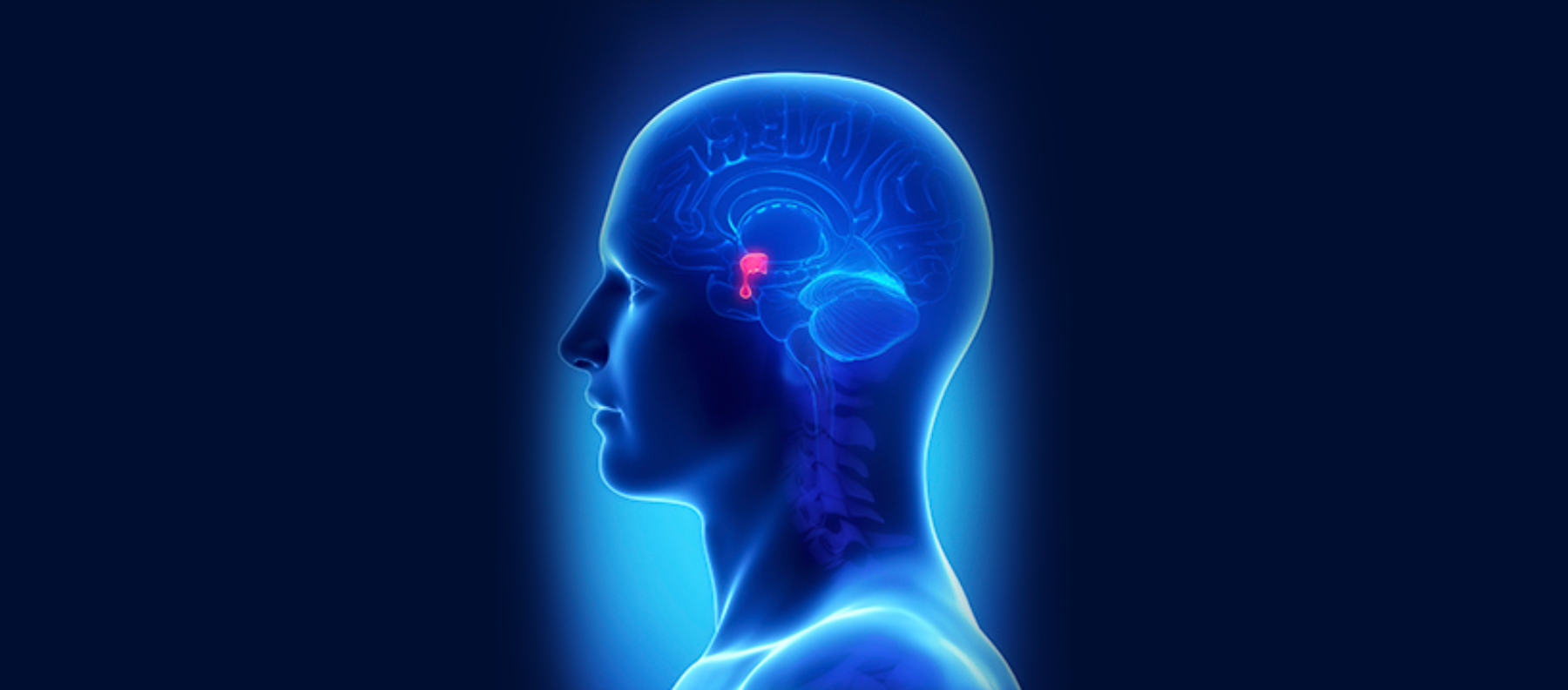
2. Гіпофіз
При МЕН1 у передній частці гіпофіза розвиваються доброякісні аденоми, найпоширенішою з яких є пролактинома. Також можливі пухлини, що продукують:
- Гормон росту → акромегалія (збільшення кісток, м’яких тканин).
- Адренокортикотропний гормон (АКТГ) → синдром Кушинга.
- Тиреотропний гормон (ТТГ) → гіпертиреоз.
Симптоми пухлин гіпофіза включають:
- Порушення зору.
- Головний біль.
- Зміни гормонального фону (безпліддя, порушення менструального циклу, зниження лібідо).
У більшості випадків пухлини гіпофіза добре піддаються медикаментозній терапії. У складніших ситуаціях застосовують хірургічне видалення пухлини або променеву терапію.
3. Підшлункова залоза
Пухлини підшлункової залози при МЕН1 виникають в острівцевих клітинах і можуть бути як доброякісними, так і злоякісними. Основні види:
- Гастриноми → синдром Золлінгера-Еллісона (підвищена кислотність, виразки, рефлюкс, діарея).
- Інсуліноми → гіпоглікемія (слабкість, пітливість, втрата свідомості).
Хірургічне втручання є основним методом лікування гіпоглікемії, спричиненої інсуліномою. За винятком інсуліноми, наслідки гормонопродукуючих пухлин підшлункової залози зазвичай добре піддаються лікуванню за допомогою ліків. Роль хірургічного втручання в лікуванні інших пухлин підшлункової залози залежить від кожного конкретного випадку.
4. Наднирники
Пухлини в наднирниках, як правило, доброякісні та не потребують лікування, якщо не спричиняють гормональних порушень.
Окрім ендокринних пухлин, у пацієнтів із МЕН1 можуть розвиватися:
- Ліпоми (жирові доброякісні пухлини) – зустрічаються у 30% пацієнтів.
- Карциноїдні пухлини (вилочкова залоза, легені, шлунок).
- Шкірні новоутворення (ангіофіброми, колагеноми).
МЕН1 – це спадкове захворювання, яке потребує постійного спостереження та своєчасної діагностики. Пацієнтам із сімейним анамнезом МЕН1 рекомендовано генетичне тестування, а носіям мутації – регулярні обстеження, включно з моніторингом рівня кальцію, гормонів гіпофіза та аналізами на гастрин.
Завдяки сучасним методам лікування більшість гормонопродукуючих пухлин контролюються медикаментозно, а рання діагностика злоякісних новоутворень значно підвищує ефективність терапії.
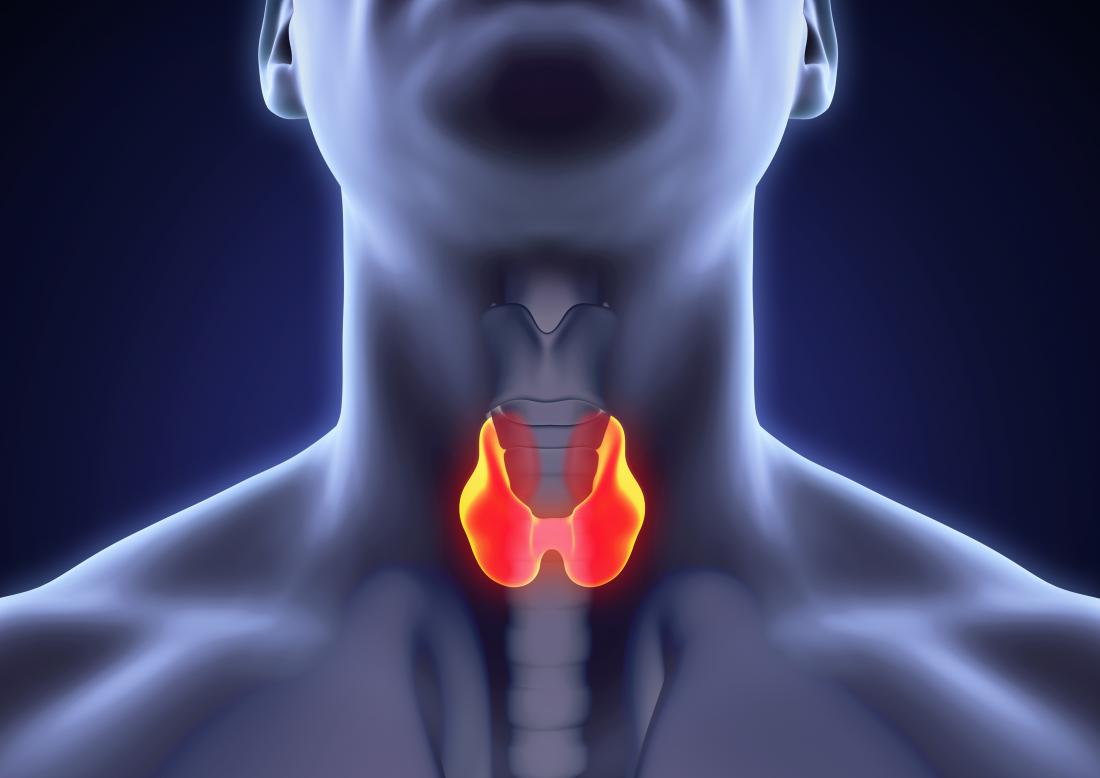
Множинна ендокринна неоплазія 2 типу
Множинна ендокринна неоплазія 2 типу (МЕН2) – рідкісне, але серйозне спадкове захворювання, спричинене мутаціями в гені RET. Воно характеризується високою схильністю до медулярного раку щитоподібної залози – ризик його розвитку сягає 95%.
Синдром МЕН2 поділяється на три клінічні форми:
МЕН2А (синдром Сіппла)
У пацієнтів із МЕН2А можуть розвиватися:
- Медулярний рак щитоподібної залози – часто виникає в молодому віці, відрізняється агресивним перебігом.
- Феохромоцитоми – гормонально активні пухлини наднирників, що можуть спричиняти різкі стрибки артеріального тиску.
- Гіперпаратиреоз – надмірна продукція паратиреоїдного гормону, що призводить до порушення обміну кальцію та можливого розвитку остеопорозу.
- Шкірний лишай амілоїдоз – рідкісне захворювання, яке проявляється сверблячим висипом, пов’язаним із відкладенням амілоїдних білків у шкірі.
МЕН2B
МЕН2B – найбільш агресивна форма синдрому, за якої медулярний рак щитоподібної залози розвивається вже в ранньому дитинстві. Пацієнти з цим підтипом можуть мати характерні зовнішні та системні особливості:
- Феохромоцитоми (як при МЕН2А).
- Високий зріст та астенічна статура.
- Множинні слизові нейроми – доброякісні пухлини, що виникають на губах, язику та слизових оболонках.
- Гангліоневроматоз кишечника – патологічне розширення та порушення моторики товстого кишківника, що може спричиняти тяжкі шлунково-кишкові розлади.
- Аномалії лицевого скелета: потовщення повік і губ, порушення розвитку кісток стоп і стегон, сколіоз.
Сімейна медулярна карцинома щитоподібної залози (FMTC)
На відміну від МЕН2А та МЕН2B, FMTC проявляється виключно медулярним раком щитоподібної залози без ураження наднирників і паращитоподібних залоз. Генетичне тестування мутацій у гені RET дозволяє не лише підтвердити діагноз МЕН2, а й виявити носіїв мутації серед членів родини, які ще не мають клінічних проявів. Крім того, характер конкретної мутації RET допомагає прогнозувати швидкість прогресування хвороби та обирати оптимальну стратегію лікування.
Профілактичне видалення щитоподібної залози (тиреоїдектомія)
Одним із найефективніших методів запобігання розвитку медулярного раку є профілактична тиреоїдектомія, терміни проведення якої залежать від типу мутації:
- В перші 6 місяців життя – при високоагресивних мутаціях (МЕН2B).
- У віці 5-10 років – при менш агресивних мутаціях (МЕН2А та FMTC).
Тактика лікування завжди підбирається індивідуально з урахуванням сімейного анамнезу та конкретних генетичних особливостей пацієнта. Консультація з генетиком дозволяє не лише визначити ризик розвитку захворювання, а й обговорити можливі стратегії спостереження та лікування, щоб ухвалити інформоване і зважене рішення.
Феохромоцитоми при множинній ендокринній неоплазії 2 типу (МЕН2)
Феохромоцитома – це гормонально активна пухлина, що виникає в мозковій речовині надниркових залоз. Вона продукує надмірну кількість катехоламінів (адреналін, норадреналін, дофамін), що може спричиняти гіпертонічні кризи, тахікардію, головний біль та інші вегетативні порушення.
Феохромоцитоми діагностують приблизно у 50% пацієнтів із МЕН2А та МЕН2B, проте вони не зустрічаються при сімейній медулярній карциномі щитоподібної залози (FMTC). У разі МЕН2 пухлини можуть розвиватися одночасно в обох надниркових залозах, однак злоякісна трансформація трапляється рідко.
У разі своєчасного виявлення феохромоцитоми піддаються успішному лікуванню, однак без належної діагностики та терапії вони можуть становити серйозну загрозу життю. Різке вивільнення катехоламінів здатне призвести до небезпечних гіпертонічних кризів, особливо під час:
- хірургічних втручань,
- нещасних випадків,
- пологів,
- сильного фізичного або емоційного стресу.
Тому рання діагностика та профілактичне видалення феохромоцитом є найважливішими заходами у веденні пацієнтів із МЕН2.
Не ігноруйте стан свого здоров'я – множинні ендокринні неоплазії можуть бути спадковими, і їх своєчасне виявлення має вирішальне значення. Мутації в генах MEN1 та RET підвищують ризик серйозних захворювань, але завдяки генетичному тестуванню можна виявити носіїв мутацій і вчасно вжити профілактичні заходи. Регулярні обстеження, моніторинг надниркових залоз і своєчасне медична допомога дозволяють уникнути тяжких ускладнень і зберегти якість життя. Бережіть себе і своє здоров'я, адже вчасне діагностування – це ключ до ефективного лікування.